症例009
解説
パーキンソン病による神経因性膀胱は、排尿筋過活動が有名です。この症例でも、尿失禁のために近医で抗コリン剤を使用していました。しかし、パーキンソン病の進行は止めることは難しく、それとともに尿失禁は悪化してしまいます。抗コリン剤を増量しても、いつかは尿失禁が避けられない状況となります。合併する認知症の進行や、ADLの低下、パーキンソン病治療薬なども強く影響します。 パーキンソン病が相当に進行すると尿失禁だけではなく、尿排出障害も出現することがあります。合併する認知症の進行や、ADLの低下、パーキンソン病治療薬などの影響もありえると思いますが、パーキンソン病による神経障害の症状としても尿排出障害が起こります。このメカニズムはpseudodyssynergiaや尿道括約筋過活動、尿道括約筋弛緩不全などによるものであるとする研究があります。パーキンソン病では筋固縮という症状があり、他動的に肘関節を伸ばそうとすると、患者さんは力を入れていないのにカクカクと抵抗を示します。尿道括約筋や骨盤底筋にもこのような現象が起こるのではないだろうかと疑われています。つまり排尿しようとして排尿筋収縮が始まるが尿道括約筋の弛緩が遅いため括約筋は広がらず、ひどくなれば尿道括約筋が広がる頃には膀胱の収縮が終わってしまうということです。別の意見として尿失禁を防止しようとして骨盤底筋を収縮しようとしているために尿排出障害が発生するという意見や、骨盤底筋の収縮によって排尿筋収縮の反射を抑制する反応がおこり排尿筋圧が低下しているなどとする意見があります。 抗コリン剤によって尿意が減弱したり、排尿筋収縮が抑制されたりすることで残尿が増加することがあるため、パーキンソン病が進行した患者さんでは、どこかで抗コリン剤を中止すべき時期がやってきます。
症例に戻りますが、この症例では、パーキンソン病による神経因性膀胱、抗コリン剤による薬剤性尿排出障害、およびADL低下、などが尿閉に影響を与えたと考えられます。よって、今後の治療方針としては、抗コリン剤の中止やリハビリによるADL回復などが治療の中心となります。多少は尿道括約筋の弛緩を助けるかもしれませんので、αブロッカーの投与も検討されます。ただしパーキンソン病の患者さんでは起立性低血圧に十分注意が必要です。 この症例ではイミダフェナシンを中止し、タムスロシンを開始しました。そして、自排尿回復までの期間、間欠導尿を行いました。認知機能は良好であり、リハビリによってADLが多少回復しました。
経過中にエコーを再検しました。(検査施工者が異なると多少違った結果となります。)
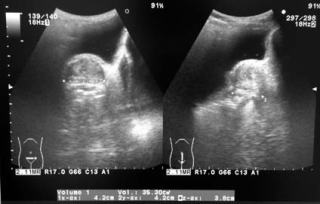
前立腺は35mlと判定されました。前立腺肥大による下部尿路閉塞も多少影響があると判断し、デュタステリドを併用しました。ただし、膀胱壁が薄く、伸びきってしまっている印象を感じる形状でしたので、回復しないか、もしくは回復まで相当の時間がかかるだろうと予測しました。
患者さんの介護者(妻)はこれまでも熱心に介護されており、オムツ交換がなくなり間欠導尿となっただけなのでと、介護負担をそれほど感じる事無く導尿を行っていただけ、間欠導尿で退院となりました。詳しい記録がなくなってしまっているので定かではありませんが、数ヶ月の後に自排尿量30~200ml。残尿量0~100mlの状況となり導尿を離脱しました。TURPについてもご家族に相談しましたが、栄養状態、全身状態の悪化が進行しており断念されました。